Vrijdag zijn we in therapie gestart met Eye Movement Desensitization and Reprocessing (EMDR) om ervoor te zorgen dat ik geen last meer heb van beelden, herbelevingen en heftige schrikreacties. Het zien of horen van ambulances, ziekenhuis- of begrafenis scènes op televisie en lijkwagens, triggeren deze reacties bij mij omdat ik last heb van een posttraumatische stress stoornis (PTSS). In dit vorige artikel kun je lezen wat een PTSS precies is en hoe het tot stand kan komen. Het artikel dat je nu leest zal gaan over de EMDR behandeling waarmee ik kort geleden ben begonnen. In dit deel wordt de eerste sessie uiteengezet.
(Update: zie voor het vervolg op dit artikel ook deel 2 en deel 3)
Zenuwen
 Ken je dat fenomeen waar je na het kopen van een rode auto overal rode auto’s op straat tegenkomt? Of dat wanneer je zwanger bent je overal baby’s of andere zwangere vrouwen lijkt te zien?
Ken je dat fenomeen waar je na het kopen van een rode auto overal rode auto’s op straat tegenkomt? Of dat wanneer je zwanger bent je overal baby’s of andere zwangere vrouwen lijkt te zien?
Sinds mij een paar weken geleden werd voorgesteld om de behandeling EMDR weer te gaan proberen en ik daarover zou nadenken, leek het wel alsof ik in plaats van rode auto’s alle ambulances van Amsterdam en omstreken ben tegen ben gekomen. Zelfs toen we vorige week de Grote Markt in Antwerpen opliepen om de wedstrijd België – Italië te gaan kijken stond daar pontificaal, onder het grote scherm, jawel: een Belgische ambulance. Helaas leek deze ook nog eens erg op een Nederlandse. Zelfs mijn vriend zei op dat moment: “Ze moeten je wel hebben hè?” (Het gaat er nog niet helemaal in dat ambulances HULPdiensten zijn, gezien mijn lichaam op het zien of horen reageert alsof er gevaar dreigt.)
Toen mijn behandelaar mij afgelopen vrijdagochtend vroeg hoe ik erbij zat, vertelde ik dat ik nog steeds somber ben en slecht slaap de laatste tijd. Ook vertelde ik dat ik meer last lijk te hebben van de PTSS, maar dat het zou kunnen komen vanwege het gaan starten met de EMDR behandeling. Door mezelf nerveus te maken over de EMDR, denk ik automatisch aan de beelden die we zullen gaan behandelen. Ondanks dat mij is uitgelegd dat tijdens de eerste sessie nog geen trauma’s zullen worden behandeld, was ik alsnog misselijk van de zenuwen.
Ze vertelde dat we eerst zouden beginnen met wat uitleg over reacties op stress, om vervolgens een oefening te gaan doen om te kunnen ontspannen, wat tevens zou kunnen helpen wanneer heftige gevoelens opspelen tijdens het denken aan de beelden.
EMDR
Wat EMDR precies is en hoe het werkt hebben we deze eerste sessie overgeslagen. Ik heb immers al eerder een EMDR behandeling gehad. Hieronder volgt een beknopte samenvatting:
“EMDR werd meer dan 25 jaar geleden voor het eerst beschreven door de Amerikaanse psychologe Francine Shapiro. Vervolgens werd deze procedure verder uitgewerkt en ontwikkeld tot een volwaardige en effectieve therapeutische methode voor mensen die last blijven houden van de gevolgen van een schokkende ervaring.
Hoe ziet EMDR eruit?
De therapeut zal vragen aan de gebeurtenis terug te denken, inclusief de bijbehorende beelden, gedachten en gevoelens. Eerst gebeurt dit om meer informatie over de traumatische beleving te verzamelen. Daarna wordt het verwerkings-proces opgestart. De therapeut zal vragen de gebeurtenis opnieuw voor de geest te halen. Maar nu gebeurt dit in combinatie met een afleidende stimulus. In veel gevallen is dat de hand van de therapeut (zie bovenste afbeelding). Er wordt gevraagd het hoofd stil te houden en alleen met de ogen de vingers van de therapeut te volgen. Het is ook mogelijk te werken met geluiden die door middel van een koptelefoon afwisselend links en rechts worden aangeboden (zoals ik dat bij de vorige keer EMDR kreeg), maar uit onderzoek is inmiddels gebleken dat het aanbieden visuele stimuli effectiever zou zijn.
Er wordt gewerkt met ‘sets’ (= series) stimuli. Na elke set wordt er even rust genomen. De therapeut zal de cliënt vragen wat er in gedachten naar boven komt. De EMDRprocedure brengt doorgaans een stroom van gedachten en beelden op gang, maar soms ook gevoelens en lichamelijke sensaties. Vaak verandert er wat. De cliënt wordt na elke set gevraagd zich te concentreren op de meest opvallende verandering, waarna er een nieuwe set volgt.Hoe werkt het?
Een verklaring voor de werkzaamheid van EMDR is dat het terugdenken aan een nare herinnering in combinatie met het maken van oogbewegingen ervoor zorgt dat het natuurlijk verwerkingssysteem wordt gestimuleerd. Omdat een traumatische herinnering wanneer deze in gedachten wordt genomen zowel levendig als intens is, kost dit betrekkelijk veel geheugencapaciteit. Maar het zo snel mogelijk volgen van de vingers van de therapeut, zoals dat bij EMDR gebeurt, kost ook geheugencapaciteit. Door deze concurrentie van werkgeheugentaken is er weinig plaats voor de levendigheid en de naarheid van de herinnering. Dit biedt de patiënt de mogelijkheid om een andere betekenis aan de gebeurtenis te geven.”
Window of tolerance
Het volgende figuur werd op de flap-over getekend:

Mijn behandelaar legde uit de window of tolerance wordt gebruikt om de werking van stress uit te leggen. Binnen de ‘window’ in het middelste gedeelte, de optimale arousal zone, zit iemand in wanneer het goed lukt om na te denken en bewust te handelen ondanks stressvolle situaties. Dit is de zone waarin EMDR effectief is; er is dan mogelijkheid tot ‘zelfgenezend vermogen’.
Wanneer iemand uit het kader naar boven schiet, komt diegene in de overlevingsstand, de hyperarousal zone, terecht. Vanuit de evolutie zijn er net als bij dieren, drie instinctieve reacties die mensen laten zien wanneer er gevaar dreigt; vechten, vluchten of bevriezen. (Ook wel bekend als de fight, flight en freeze responses.) Bij deze reacties wordt er niet bewust gehandeld; het lichaam reageert instinctief.
In het bovenste gedeelte, in de hyperarousal zone, bestaan de instinctieve reacties vooral uit vechten of vluchten. Bevriezen, dissociëren of flauwvallen, vindt plaats bij de ondergrens, oftewel de hypoarousal zone. In dat geval zakt iemand snel van de bovengrens naar de ondergrens en is het alsof diegene even op stand-by staat. Ook hier is er tijdelijk geen cognitief vermogen en ook dit is vanuit de evolutie een effectieve manier om te overleven. Denk aan ‘dood spelen’ om zo roofdieren te misleiden om op het juiste moment alsnog te kunnen vluchten.
Iemand die getraumatiseerd is, heeft een kleinere window of tolerance; de bovengrens en ondergrens liggen dichter bij elkaar waardoor er minder ruimte is voor de optimale arousal zone. Door middel van EMDR is het de bedoeling de window of tolerance te vergroten, want het is voor mensen veel effectiever om eerst na te denken en daarna te reageren. Zo voorkom je in de overlevingsstand te schieten, terwijl er geen reële dreiging is van gevaar.
Doordat ik 8 jaar geleden al eens EMDR heb gehad, is mijn window of tolerance al wat groter geworden. Wanneer ik in een herbeleving zit of beelden voor me zie, kan ik namelijk bedenken dat het niet echt plaatsvindt en dat ik dingen zie van vroeger.
Voorheen was het erg moeilijk om uit een herbeleving te komen, of om door het zien van beelden niet in een herbeleving te schieten. Al is het in mindere mate, nog steeds heb ik regelmatig last van beelden en herbelevingen. Hierbij heb ik ook vaak lichamelijke reacties zoals verstijven en trillen. Na een herbeleving volgt bij mij vaak een huilbui. Soms kan ik ook last hebben van dissociëren. In therapie heb ik wel eens dat wanneer ik aan het vertellen ben of nadat mij een vraag is gesteld, het ineens blanco wordt in mijn hoofd. Het lukt dan niet meer goed om na te denken, waardoor het moeilijk is het gesprek te vervolgen. Ik weet niet meer wat ik wilde vertellen en het lukt niet om antwoord te geven op vragen. Ook lijk ik dan geen emotie te voelen. Inmiddels kan ik er wel woorden aan geven wanneer dit gebeurt door te zeggen dat het niet lukt om na te denken, maar vroeger was ik alleen maar stil en voor me uit aan het staren, zoekend naar woorden. Iets wat erg het geduld van mijn groepsgenoten in groepstherapie op de proef stelde en ook erg lastig moet zijn geweest voor behandelaren.
Hopelijk lukt het ook nu door middel van EMDR om mijn huidige klachten te verminderen.
Ontspanning
 Vroeger had ik veel moeite met ontspanningsoefeningen. Ik vond het maar zweverig en het lukte ook nooit zo goed. Dit heeft denk ik enerzijds te maken met dat ik tijdens de oefeningen te zelfbewust ben en vooral bezig ben met; ‘wat ben ik in ’s hemelsnaam voor iets geks aan het doen. Het ziet er vast heel raar uit.’ Ook ben ik nou eenmaal altijd al een hardnekkige piekeraar geweest, waardoor mijn hoofd leeg maken een hele grote uitdaging is.
Vroeger had ik veel moeite met ontspanningsoefeningen. Ik vond het maar zweverig en het lukte ook nooit zo goed. Dit heeft denk ik enerzijds te maken met dat ik tijdens de oefeningen te zelfbewust ben en vooral bezig ben met; ‘wat ben ik in ’s hemelsnaam voor iets geks aan het doen. Het ziet er vast heel raar uit.’ Ook ben ik nou eenmaal altijd al een hardnekkige piekeraar geweest, waardoor mijn hoofd leeg maken een hele grote uitdaging is.
Ook ben ik wat nuchter. Als iets in mijn ogen ‘vaag’ of ‘zweverig’ wordt, voel ik veel weerstand opkomen. Mindfulness schijnt juist erg goed te zijn tegen piekeren en kan helpen om depressies te voorkomen, maar ondanks dat ik van zowel piekeren als depressies last heb, is mindfulness mij nog steeds te zweverig en iets waar ik nog weinig mee uit de voeten kan. Op het Depressiegala van 2015 zag ik trouwens een sketch van Marjolein van Kooten over mindfulness (met een rozijn), waar ik mezelf ontzettend in herkende.
Toch probeer ik er altijd wel voor open te staan. Zo heb ik mij moeten overgeven aan ontspanningsoefeningen bij mensendieck toen ik psychosomatische klachten kreeg ter gevolge van stress en chronische hyperventilatie. Het hielp! Blijkbaar had ik het nodig. Verder heeft het erg geholpen dat ik sinds mijn 18e een zangdocente heb die yoga-elementen in haar zanglessen integreert. Gezien mijn neiging tot piekeren en verkeerd ademen, doen we nog steeds standaard voor het inzingen een ontspanningsoefening waarbij ik soms zelfs op een matje op de grond moet gaan liggen. Wat ook scheelt is dat ik mij meer over mijn schaamte heen moet zetten bij de zangoefeningen dan bij de ontspanningsoefeningen. (Denk aan het nadoen van een brommer of een Teletubbie…)
Zo stond ik ook open om de vier elementen oefening te proberen. De oefening maakt gebruik van de vier elementen: aarde, lucht, water en vuur. Mijn therapeute vertelde dat ik deze oefening kan gebruiken om terug te keren in het hier-en-nu, maar ook om mij in stressvolle situaties te kunnen ontspannen.
We zouden één voor één de elementen afgaan:
Aarde
Neem even de tijd om te ‘aarden’ en terug te komen in het hier-en-nu. Plaats je voeten plat op de grond (of zorg ervoor dat in ieder geval je tenen de grond raken zoals in mijn geval), laat de stoel je gewicht dragen en kijk om je heen. Merk vervolgens in je omgeving 3 nieuwe dingen op die je nog niet eerder hebt gezien. Hoor je ook nog geluiden?
Lucht
Concentreer je op je ademhaling door je favoriete ademhalingsoefening te doen. Die van mij gaat als volgt:
Mijn zangdocente noemt het: ‘Het Vierkant van Vertrouwen’. Deze oefening vind ik fijn, omdat het visualiseren van een vierkant ervoor zorgt dat ik mijn gedachten ergens op moet richten. Dit zorgt ervoor dat ik mijn concentratie niet verlies en daardoor minder de kans krijg om te piekeren.
Het vierkant ziet er als volgt uit:
 Je kunt deze oefening met je ogen open of je ogen dicht doen.
Je kunt deze oefening met je ogen open of je ogen dicht doen.
Bij het inademen visualiseer je dat er zich een lijn vormt van links naar rechts. Het helpt om deze lijn met je ogen te volgen (lijkt trouwens al bijna op EMDR).
Zodra je klaar bent met inademen, vormt zich terwijl je je adem even vasthoudt zich een lijn naar beneden. Bij het uitademen loopt de lijn van rechts naar links, om bij het even in houden van de adem zich aan te sluiten bij de bovenste lijn.
Wees je ervan bewust dat ademhaling een natuurlijk proces is en vanzelf gaat. Wanneer je je adem vasthoudt, voel je vanzelf de aandrang om weer in- of uit te ademen. Door toe te geven aan deze aandrang, kun je je adem als het goed is steeds iets langer vasthouden. Wanneer je gespannen bent heb je de neiging om hoog en snel te ademen. Deze oefening kan helpen je ademhaling weer terug te brengen naar een rustiger tempo.
Water
Bij angst of stress krijg je meestal een droge mond. Dit komt doordat je lichaam bij gevaar reageert door je spijsverteringssysteem af te sluiten. Door bewust speeksel aan te maken, kun je er zelf voor zorgen dat je spijsverteringssysteem weer wordt geactiveerd. Hiermee trigger je ook het gevoel van ontspanning dat hiermee in verbinding staat.
Dit zou een reden kunnen zijn waarom mensen na een spanningsvolle ervaring een kop thee of een glas water wordt aangeboden.
Vuur
Denk hierbij aan een fijne herinnering of visualiseer je een plek waar je je veilig voelt. Wat voel je en waar voel je het in je lijf wanneer je hieraan denkt? (Shapiro, 2013)
Mijn veilige plek
De herinnering of ‘veilige plek’ die ik had uitgekozen past ook bij het element vuur, want het is ook letterlijk een plek van warmte. Kenmerkend voor mij is ook dat ik er ontzettend veel tijd in heb gestoken om er zo één te bedenken; de herinnering/visualisatie moet immers van goede huize komen om tegen de heftige beelden op te kunnen. Ook wist ik uit eerdere ervaring dat het mij veel tijd en moeite kost om een prettige herinnering te kunnen bedenken. Iets wat wellicht te maken heeft met de depressie die sterk is afgenomen, maar nog niet helemaal weg is.
Uit de vorige keren EMDR weet ik nog dat mijn behandelaar van toen benoemde dat het haar opviel dat ik het zo alleen heb moeten doen in alle situaties/beelden die we tijdens de EMDR behandelden. Inmiddels besef ik me dat dát inderdaad het gevoel van onveiligheid en paniek oproept. De gedachte: ik sta er alleen voor en weet niet wat ik moet doen, hoort bij vrijwel alle trauma’s.
 Sinds ik een relatie kreeg met mijn huidige vriend, begon ik te ervaren dat ik er minder alleen voor sta. Wanneer er zich heftige situaties voordeden heb ik ervaren een bondgenoot te hebben. Ook hebben wij elkaar kunnen steunen. Het enige wat ik dan ook kon bedenken bij mij veilig voelen is wanneer hij zijn armen om mij heen heeft. De avond voor de eerste EMDR sessie lag ik in zijn armen tv te kijken en had dan ook een soort eureka-moment; Verrek, ik voel me nu veilig!
Sinds ik een relatie kreeg met mijn huidige vriend, begon ik te ervaren dat ik er minder alleen voor sta. Wanneer er zich heftige situaties voordeden heb ik ervaren een bondgenoot te hebben. Ook hebben wij elkaar kunnen steunen. Het enige wat ik dan ook kon bedenken bij mij veilig voelen is wanneer hij zijn armen om mij heen heeft. De avond voor de eerste EMDR sessie lag ik in zijn armen tv te kijken en had dan ook een soort eureka-moment; Verrek, ik voel me nu veilig!
Installeren
Aangekomen bij het element vuur moest ik dus aan dit moment terugdenken. Mijn therapeute vroeg of ik het moment voor me zag. Toen ik knikte zei ze dat ze de handbeweging zou gaan doen en dat ik met mijn ogen haar vingers mocht volgen.
Van de vorige keer EMDR wist ik dat ik moeite had met de handbeweging en dat de koptelefoon met klikjes mij gemakkelijker afging. Bij het luisteren kon ik namelijk mijn ogen dichtdoen en bij de handbeweging zat ik op een gegeven moment de hele tijd naar de leuke oorbellen van mijn vorige therapeute te kijken. Gelukkig zat mijn therapeute nu niet tegenover me zoals op de animatie bovenaan dit artikel, maar zaten we in een andere opstelling. De stoelen stonden naast elkaar, maar de één keek uit op het raam en de ander keek uit op de deur, dus keken we beiden een andere kant uit. Doordat ze naast me zat, kon mijn therapeut gemakkelijk de handbeweging van dichtbij uitvoeren, terwijl ik verder niet door haar afgeleid werd.
De veilige plek werd op deze manier bij mij geïnstalleerd.
Vervolgens moest ik aan een situatie denken waar ik mee wil leren omgaan. Het leek me het makkelijkst om te starten met het zien van een ambulance, omdat mij dat dagelijks vaak overkomt wonend in Amsterdam.
“Wat heb je nodig om die situatie te kunnen doorstaan?”, was de vraag.
“Wilskracht en moed”, antwoordde ik.
“Denk aan een situatie waarin je het meeste moed en wilskracht heb getoond.”
Hier ging het al mis, want ik kwam direct terecht bij een situatie dat te maken had met het overlijden van mijn moeder en voelde de tranen al in mijn ogen branden. Ik twijfelde of deze situatie dan ook voldeed, dus probeerde ik op aanraden van mijn behandelaar een andere, meer recente situatie te bedenken.
“Denk aan iets wat je recent bent aangegaan en waar je moed voor nodig had”.
Aan het begin van de sessie vertelde ik nog over het sollicitatiegesprek voor mijn stage en dat ik tot mijn verbazing was aangenomen.
“Dan denk ik aan het sollicitatiegesprek. Ik was hierbij ook misselijk van de zenuwen, maar ik ben toch gegaan wat goed heeft uitgepakt.”, zei ik.
“Mooi, haal deze situatie voor je en vertel wat je om je heen ziet en hoort.”
Ik beschreef de kamer.
“Waar voel je in je lijf de wilskracht en moed?”, was de volgende vraag.
Na lang nadenken antwoordde ik voorzichtig: “in mijn armen?” Ik had namelijk de neiging om mijn vuisten te ballen en vond dit wel een beeld dat zou kunnen horen bij vastberadenheid.
“Denk nu aan deze situatie en voel de wilskracht in je armen.”
Ze deed weer de handbeweging.
“Wat gebeurt er nu?”, vroeg ze toen ze klaar was.
Ik merkte op dat ik me wat zelfverzekerder voelde.
“Wat voor kwaliteit moet je in huis hebben om het beeld van de ambulance te kunnen doorstaan?”
Ik dacht na, maar er kwam niets anders in mijn hoofd op dan ‘gezond zijn’. Ietwat te rationeel misschien, maar de meeste mensen hebben gewoonweg weinig last van iets bij het zien of horen van een ambulance. Zij zijn gezond want zij hebben geen PTSS.
“Oké, houd dat zelfverzekerde gevoel vast en zie de ambulance voor je. Je bent een gezond mens en kan het beeld van een ambulance aan.”
De handbeweging volgde weer en we herhaalden dit twee keer.
Ik merkte op dat ik me al iets beter voelde, maar dat het wel moeilijk bleef.
Bij de herhaling veranderde er weinig.
 Afsluiting
Afsluiting
We evalueerden kort de sessie. Mijn behandelaar vatte samen dat ik het zien van een ambulance iets beter kon doorstaan, maar dat het nog niet is wat het zijn moet. Ik vertelde dat het mij vooral opviel dat ik het nog steeds erg moeilijk vond om te bepalen waar ik in mijn lijf bepaalde emoties voel. Verder vond ik de ‘elementenoefening’ de moeite waard om inderdaad vaker te doen, omdat ik het stukje ‘aarde’ eigenlijk al toepas wanneer ik in een herbeleving zit om weer in het hier-en-nu te komen. Ik kijk dan om me heen en zoek aangrijpingspunten in voorwerpen waarvan ik weet dat ze in de realiteit bevinden en niet in de situatie van toen. Dit heb ik geleerd toen ik tijdens een groepstherapie in een herbeleving schoot en de therapeute mij vroeg dit te doen. Hierdoor lukte het mezelf uit de situatie van toen te trekken en dat lukt nu nog steeds vaak. Die andere elementen helpen hier misschien ook bij bedacht ik me.
Mijn therapeute stelde daarom voor om de elementen oefening voorafgaand aan de EMDR sessies te blijven doen. Ook adviseerde ze om dit ook thuis te oefenen.
Toen ik na deze sessie op straat liep, voelde ik me gek genoeg vrij angstig. Dit terwijl we deze sessie juist vooral prettige beelden hebben behandeld. Morgen heb ik mijn tweede EMDR sessie. Tussen de sessies door heb ik gemerkt dat ik sneller emotioneel ben en een korter lontje heb. Ook heb ik al meer last gehad van beelden dan gewoonlijk en reageer ik heftiger op sirenes. Verder lijk ik al wat minder zenuwachtig dan de vorige keer. Waarschijnlijk omdat nu ik al wat meer weet wat ik kan verwachten.
Ik ga het meemaken morgen (en doorstaan). 🙂
Bronnen:
Vereniging EMDR Nederland
Shapiro, F. (2013). Je verleden voorbij. Je leven opnieuw in handen met de zelfhulptechnieken uit de EMDR-therapie. Apeldoorn: Maklu.

 Een psychotrauma kan ontstaan na het ervaren van een schokkende gebeurtenis. In veel gevallen zijn dit zeer ingrijpende, bedreigende en schokkende gebeurtenissen, die zorgden voor een gevoel van onveiligheid. Men schat dat ongeveer 80% van alle mensen gebeurtenissen meemaakt die als buitengewoon naar en heftig ervaren kunnen worden (Nederlandse Vereniging voor Psychiatrie, 2016).
Een psychotrauma kan ontstaan na het ervaren van een schokkende gebeurtenis. In veel gevallen zijn dit zeer ingrijpende, bedreigende en schokkende gebeurtenissen, die zorgden voor een gevoel van onveiligheid. Men schat dat ongeveer 80% van alle mensen gebeurtenissen meemaakt die als buitengewoon naar en heftig ervaren kunnen worden (Nederlandse Vereniging voor Psychiatrie, 2016).

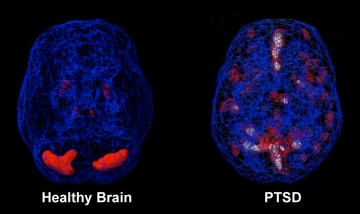 in de hersenen een rol spelen bij het overbrengen van informatie. De balans en de beschikbaarheid van deze boodschapperstoffen is bij een PTSS verstoord geraakt, waardoor sommige delen van de hersenen te actief en andere juist te weinig actief zijn. Bij een geslaagde behandeling blijkt deze balans zich weer te herstellen (Nederlandse Vereniging voor Psychiatrie, 2016) .
in de hersenen een rol spelen bij het overbrengen van informatie. De balans en de beschikbaarheid van deze boodschapperstoffen is bij een PTSS verstoord geraakt, waardoor sommige delen van de hersenen te actief en andere juist te weinig actief zijn. Bij een geslaagde behandeling blijkt deze balans zich weer te herstellen (Nederlandse Vereniging voor Psychiatrie, 2016) .

 Naast dat moederdag moeilijk is vanwege het missen van een moeder om deze voor haar bestemde dag mee te vieren, vindt het ook nog eens plaats vlak voor de sterfdag van mijn moeder. Bijna 10 jaar geleden kocht ik een moedercadeau voor mijn moeder. Ze overleed echter zonder het te hebben ontvangen of gezien te hebben.
Naast dat moederdag moeilijk is vanwege het missen van een moeder om deze voor haar bestemde dag mee te vieren, vindt het ook nog eens plaats vlak voor de sterfdag van mijn moeder. Bijna 10 jaar geleden kocht ik een moedercadeau voor mijn moeder. Ze overleed echter zonder het te hebben ontvangen of gezien te hebben.
 In het boek ‘Piekeren over zelfdoding‘ staat dat gedachten aan zelfdoding vaak ontstaan in reactie op problemen die groot en onoplosbaar lijken. Denken aan zelfdoding kan dan ook een vorm van zelfbescherming(/copingsstrategie) zijn: je beschermt jezelf hiermee tegen een nog groter onheil, door te moeten leven met een uitzichtloos toekomstperspectief, door te moeten leven met ondraaglijke gevoelens van eenzaamheid, of door te moeten leven en te voelen dat je helemaal geen gevoel meer hebt zoals voorkomt bij een depressieve aandoening. Sommige mensen geven bijvoorbeeld aan dat zij euthanasie zouden willen plegen wanneer zij dement zouden worden of na een ongeluk zouden moeten leven als ‘kasplantje’. Ook hierbij is de gedachte aan zelfdoding een geruststellende en/of beschermende gedachte. Het wordt pas problematisch, wanneer je geen controle meer hebt over gedachten aan zelfdoding en je blijft hangen in eindeloze piekergedachten. In het Frans wordt piekeren dan ook treffend torturer l’esprit genoemd: het martelen van de geest (Kerkhof & van Spijker, 2012).
In het boek ‘Piekeren over zelfdoding‘ staat dat gedachten aan zelfdoding vaak ontstaan in reactie op problemen die groot en onoplosbaar lijken. Denken aan zelfdoding kan dan ook een vorm van zelfbescherming(/copingsstrategie) zijn: je beschermt jezelf hiermee tegen een nog groter onheil, door te moeten leven met een uitzichtloos toekomstperspectief, door te moeten leven met ondraaglijke gevoelens van eenzaamheid, of door te moeten leven en te voelen dat je helemaal geen gevoel meer hebt zoals voorkomt bij een depressieve aandoening. Sommige mensen geven bijvoorbeeld aan dat zij euthanasie zouden willen plegen wanneer zij dement zouden worden of na een ongeluk zouden moeten leven als ‘kasplantje’. Ook hierbij is de gedachte aan zelfdoding een geruststellende en/of beschermende gedachte. Het wordt pas problematisch, wanneer je geen controle meer hebt over gedachten aan zelfdoding en je blijft hangen in eindeloze piekergedachten. In het Frans wordt piekeren dan ook treffend torturer l’esprit genoemd: het martelen van de geest (Kerkhof & van Spijker, 2012).
 Naast bovenstaande risicofactoren, spelen factoren als
Naast bovenstaande risicofactoren, spelen factoren als  suïcidaliteit te ervaren; toen ik 14 jaar was werd ik niet alleen gediagnosticeerd met een depressie, maar raakte ik er van overtuigd dat ík had moeten sterven in plaats van mijn broer. Dit had o.a. te maken met schuldgevoelens over mijn broers dood en een laag zelfbeeld. Door middel van therapie raakte ik de overtuiging dat ik maar beter dood kon zijn wat meer kwijt.
suïcidaliteit te ervaren; toen ik 14 jaar was werd ik niet alleen gediagnosticeerd met een depressie, maar raakte ik er van overtuigd dat ík had moeten sterven in plaats van mijn broer. Dit had o.a. te maken met schuldgevoelens over mijn broers dood en een laag zelfbeeld. Door middel van therapie raakte ik de overtuiging dat ik maar beter dood kon zijn wat meer kwijt.

 Een groot artikel voor een groot onderwerp.
Een groot artikel voor een groot onderwerp.
 Gelukkig is er bij mij sprake van hechtingsproblematiek. Hiermee bedoel ik ‘gelukkig’ in de zin van: het is doorgaans beter te behandelen. In het kopje hierboven werd al genoemd dat hechtingsproblematiek ook kan ontstaan wanneer een kind opgroeit bij zijn/haar biologische ouders. Wanneer ouders zelf lichamelijk of psychisch ziek zijn, kunnen zij minder beschikbaar zijn en geen nabijheid geven. Ouders met een onveilige hechting vallen ook onder de categorie ouders met psychische problemen. Onveilige gehechtheid kan namelijk ook van generatie op generatie worden doorgegeven. Ouders met hechtingsproblematiek kunnen door hun eigen problemen minder goed in staat zijn om sensitief te reageren op de uitingen van het kind, waardoor het kind zelf ook hechtingsproblemen kan gaan ontwikkelen. Dat laatste is hoogstwaarschijnlijk de oorzaak van mijn hechtingsproblematiek. Allebei mijn ouders hebben namelijk ervaren dat zij een moeilijke jeugd hebben gehad. Je zou dus kunnen stellen dat ik de hechtingsproblemen geërfd heb.
Gelukkig is er bij mij sprake van hechtingsproblematiek. Hiermee bedoel ik ‘gelukkig’ in de zin van: het is doorgaans beter te behandelen. In het kopje hierboven werd al genoemd dat hechtingsproblematiek ook kan ontstaan wanneer een kind opgroeit bij zijn/haar biologische ouders. Wanneer ouders zelf lichamelijk of psychisch ziek zijn, kunnen zij minder beschikbaar zijn en geen nabijheid geven. Ouders met een onveilige hechting vallen ook onder de categorie ouders met psychische problemen. Onveilige gehechtheid kan namelijk ook van generatie op generatie worden doorgegeven. Ouders met hechtingsproblematiek kunnen door hun eigen problemen minder goed in staat zijn om sensitief te reageren op de uitingen van het kind, waardoor het kind zelf ook hechtingsproblemen kan gaan ontwikkelen. Dat laatste is hoogstwaarschijnlijk de oorzaak van mijn hechtingsproblematiek. Allebei mijn ouders hebben namelijk ervaren dat zij een moeilijke jeugd hebben gehad. Je zou dus kunnen stellen dat ik de hechtingsproblemen geërfd heb.
 Ik kan me herinneren dat ik een hele tijd in mijn eentje wilde spelen op de basisschool. De juf probeerde tevergeefs klasgenootjes op mij af te sturen om mee te doen, maar ik bleef stoïcijns in mijn eentje kleine wigwams bouwen van takjes. Dit is één van de redenen geweest dat ik naar een kinderpsychiater moest.
Ik kan me herinneren dat ik een hele tijd in mijn eentje wilde spelen op de basisschool. De juf probeerde tevergeefs klasgenootjes op mij af te sturen om mee te doen, maar ik bleef stoïcijns in mijn eentje kleine wigwams bouwen van takjes. Dit is één van de redenen geweest dat ik naar een kinderpsychiater moest.
 Inmiddels ben ik al 2 jaar samen met mijn eerste en huidige vriend. Dit jaar wonen we zelfs al een jaar samen. Dankzij deze relatie heb ik voor het eerst ervaren hoe het is om écht van iemand te houden. Door de ingewikkelde relatie en onveilige hechting met allebei mijn ouders, heb ik mij nooit zo open durven stellen en dat gevoel zo sterk kunnen ervaren. Mijn vriend accepteert mij zoals ik ben, inclusief al mijn vervelende eigenschappen en gebreken. Ik heb trouwens ook nog leuke kanten (en die accepteert hij ook). Andersom accepteer ik hem ook ‘just as he is’. Onvoorwaardelijke liefde heet dat volgens de theorie. Klef hè?
Inmiddels ben ik al 2 jaar samen met mijn eerste en huidige vriend. Dit jaar wonen we zelfs al een jaar samen. Dankzij deze relatie heb ik voor het eerst ervaren hoe het is om écht van iemand te houden. Door de ingewikkelde relatie en onveilige hechting met allebei mijn ouders, heb ik mij nooit zo open durven stellen en dat gevoel zo sterk kunnen ervaren. Mijn vriend accepteert mij zoals ik ben, inclusief al mijn vervelende eigenschappen en gebreken. Ik heb trouwens ook nog leuke kanten (en die accepteert hij ook). Andersom accepteer ik hem ook ‘just as he is’. Onvoorwaardelijke liefde heet dat volgens de theorie. Klef hè?
 Ook komen de verstoorde persoonlijkheidstrekken of -kenmerken volgens het boek tegen de adolescentie of vroege volwassenheid aan het licht en blijven gedurende het grootste deel van het volwassen leven bestaan.
Ook komen de verstoorde persoonlijkheidstrekken of -kenmerken volgens het boek tegen de adolescentie of vroege volwassenheid aan het licht en blijven gedurende het grootste deel van het volwassen leven bestaan.

 n ontwikkeld heb;
n ontwikkeld heb;